記者尹遵/高雄報導
53 歲男子因持續胃痛、食慾下降而日漸消瘦,至義大癌治療醫院血液腫瘤科饒坤銘副院長門診求診。原以為只是常見的腸胃不適,經檢查後,診斷第三期胃癌,腫瘤已明顯影響胃部功能,短短時間讓他體重減輕 10 公斤。突如其來的噩耗,讓病人與家屬瞬間陷入巨大的焦慮與無助。
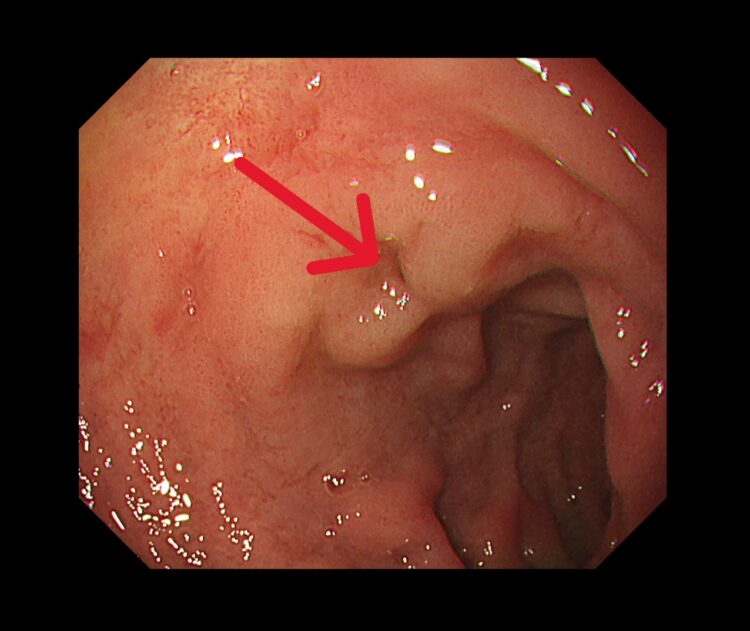
胃鏡(治療前)
饒坤銘醫師向家屬逐一說明疾病情況與治療計畫。饒醫師建議採用國際間日益普及的「免疫治療合併化學治療」術前療法。此治療方式可提前觀察藥物反應、協助縮小腫瘤,並有助於降低手術風險,讓原本低迷的家庭重新看見希望。
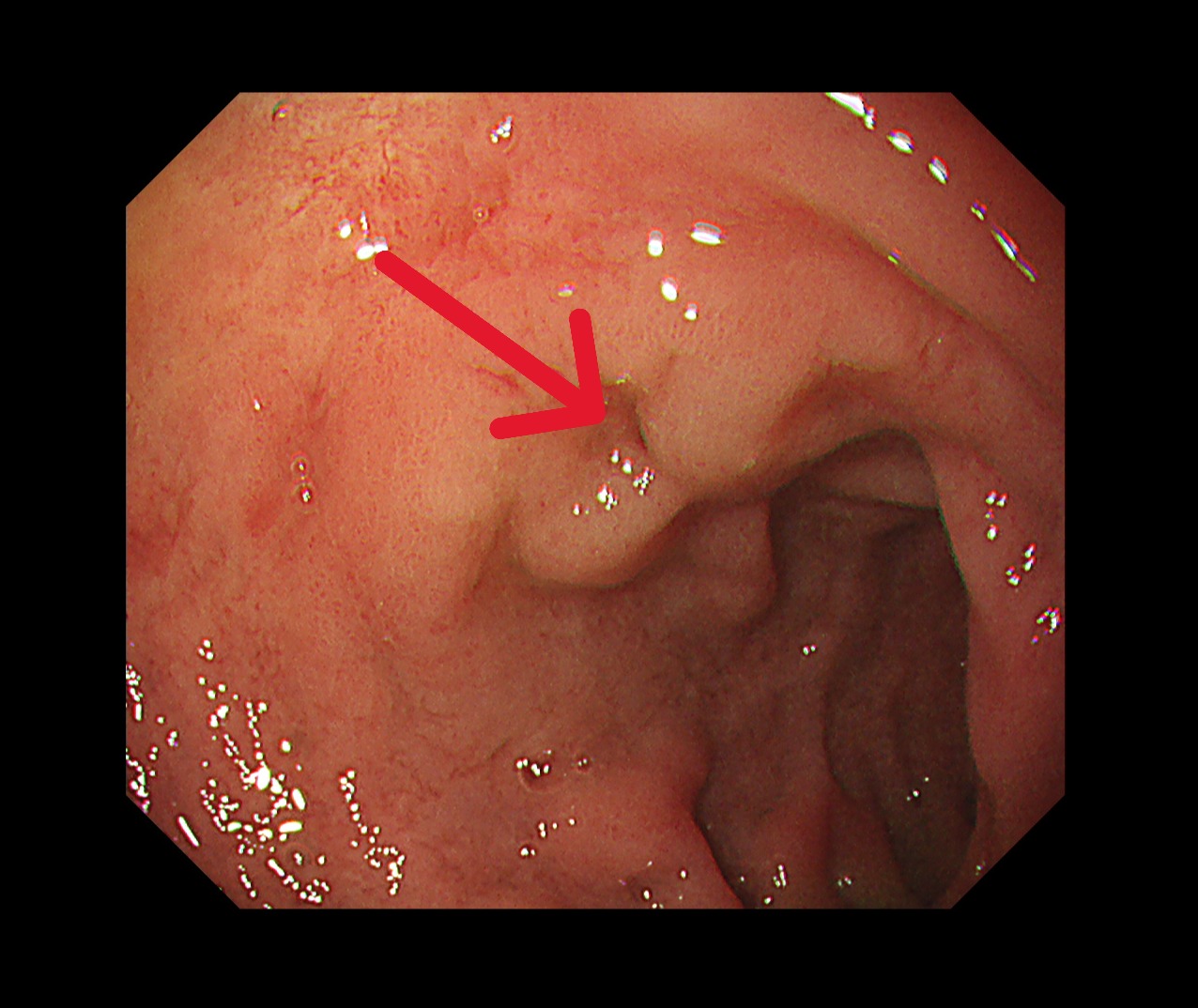
胃鏡(治療後)
過去胃癌治療多以手術後化療為主,但近年研究已證實,術前治療能有效提升腫瘤可切除率。若術後病理組織中「完全找不到癌細胞」,稱為「病理完全反應」,通常與更低的復發風險及更理想的長期預後相關,已成為國際高度重視的治療指標。
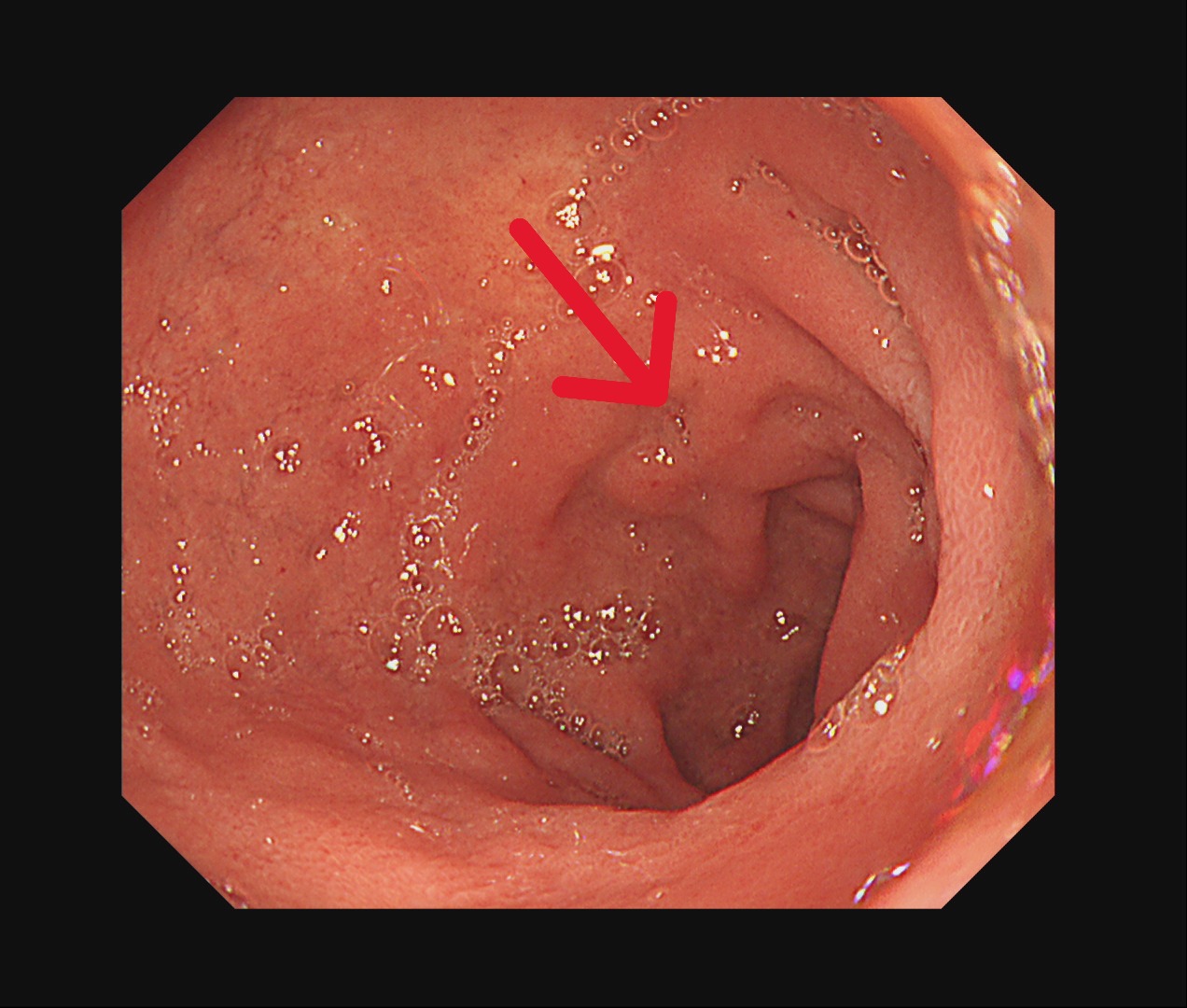
腹部斷層掃描(治療前)
在為期兩個月的術前免疫治療合併化療期間,病人雖出現噁心、掉髮、倦怠等副作用,但家人每日陪伴、鼓勵,使他能堅定完成療程。隨著治療進展,患者症狀逐漸改善,胃痛減緩、進食量增加、精神與體力明顯好轉,全家人的心情也從陰霾中逐步走出。
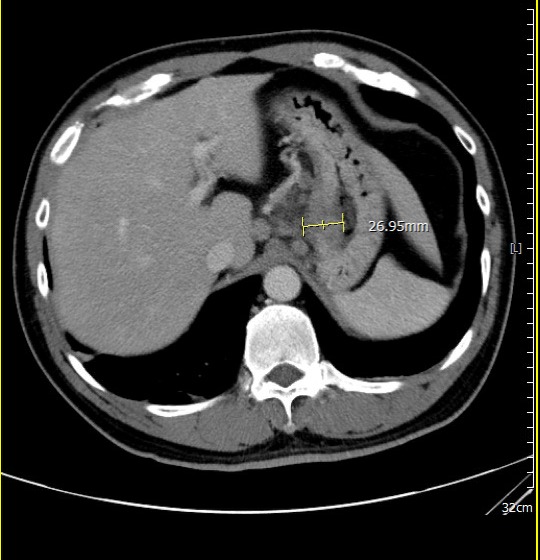
腹部斷層掃描(治療後)
經義大醫療外科團隊進一步評估後,患者體況已達手術標準,並順利接受胃部腫瘤切除手術。手術後的病理報告更帶來令人振奮的結果:腫瘤組織中未發現殘存癌細胞,成功達成「病理完全反應」。得知結果的當下,患者與家屬喜極而泣,醫療團隊也深感欣慰,這不僅是治療上的成功,更是病人、家屬與醫療團隊共同努力的成果。
饒坤銘醫師表示,國際臨床試驗顯示,達到病理完全反應的患者通常擁有更佳的預後,但治療仍需全程完成以維持長期穩定。他因此建議病人術後再補足兩個月化療並持續一年免疫治療。患者坦言,雖然治療時間長、費用高,仍願意堅持,「只要能多陪伴家人,就是最值得的事。」
義大醫療體系具備南部少數同時整合 消化道腫瘤醫療中心、高階內視鏡、精準腫瘤治療與跨科團隊照護的完整量能,從診斷、全身性治療、手術到術後追蹤皆能一次整合完成。院區空間寬敞、動線友善,以「病人為中心」打造照護流程,減少患者奔波,提供與國際同步的高品質醫療服務。饒坤銘副院長表示,此案例不僅展現醫療進步,更體現家庭支援與團隊合作的重要價值。未來將持續引進先進治療方式、改善照護品質,陪伴每位患者走過抗癌旅程,迎向更穩定、更有力量的生活。